Dissocier les douleurs d’épaule des douleurs d’origine cervicales : faire simple mais pas trop
L’interaction entre l’épaule et le rachis cervical, bien que souvent évoquée, reste peu comprise en raison de l’absence de consensus clair sur la question. Ce lien repose en partie sur le modèle d’interdépendance régionale, qui postule que les douleurs dans une région peuvent être influencées par des structures anatomiques voisines. La région cervico-thoracique, par exemple, joue un rôle important dans les mouvements de l’épaule, et une mobilité réduite dans ce segment pourrait affecter la fonction de l’épaule, ce qui pourrait augmenter les risques de douleurs ou de blessures dans certaines populations.
Cependant, les experts de l’étude dont nous allons parler s’accordent à dire que cette relation n’est pas systématique : les problèmes de rachis cervical peuvent causer des douleurs d’épaule, mais il est également possible que ces douleurs coexistent sans lien direct, ou encore que l’influence de l’une sur l’autre ne soit que partielle (Requejo-Salinas et al. 2024).
Ainsi, pour chaque patient qui présente un symptôme à l’épaule (douleur, perte de force ou autre), il paraît crucial de se questionner sur l’implication du rachis, notamment cervical, et de savoir s’il contribue effectivement aux symptômes du patient ou s’il s’agit de troubles indépendants.
Cette nuance met en avant la nécessité d’un raisonnement clinique nuancé et d’une attention aux signes spécifiques du patient.
Par Arnaud Van Marcke et Frédéric Srour. Kinésithérapeutes.
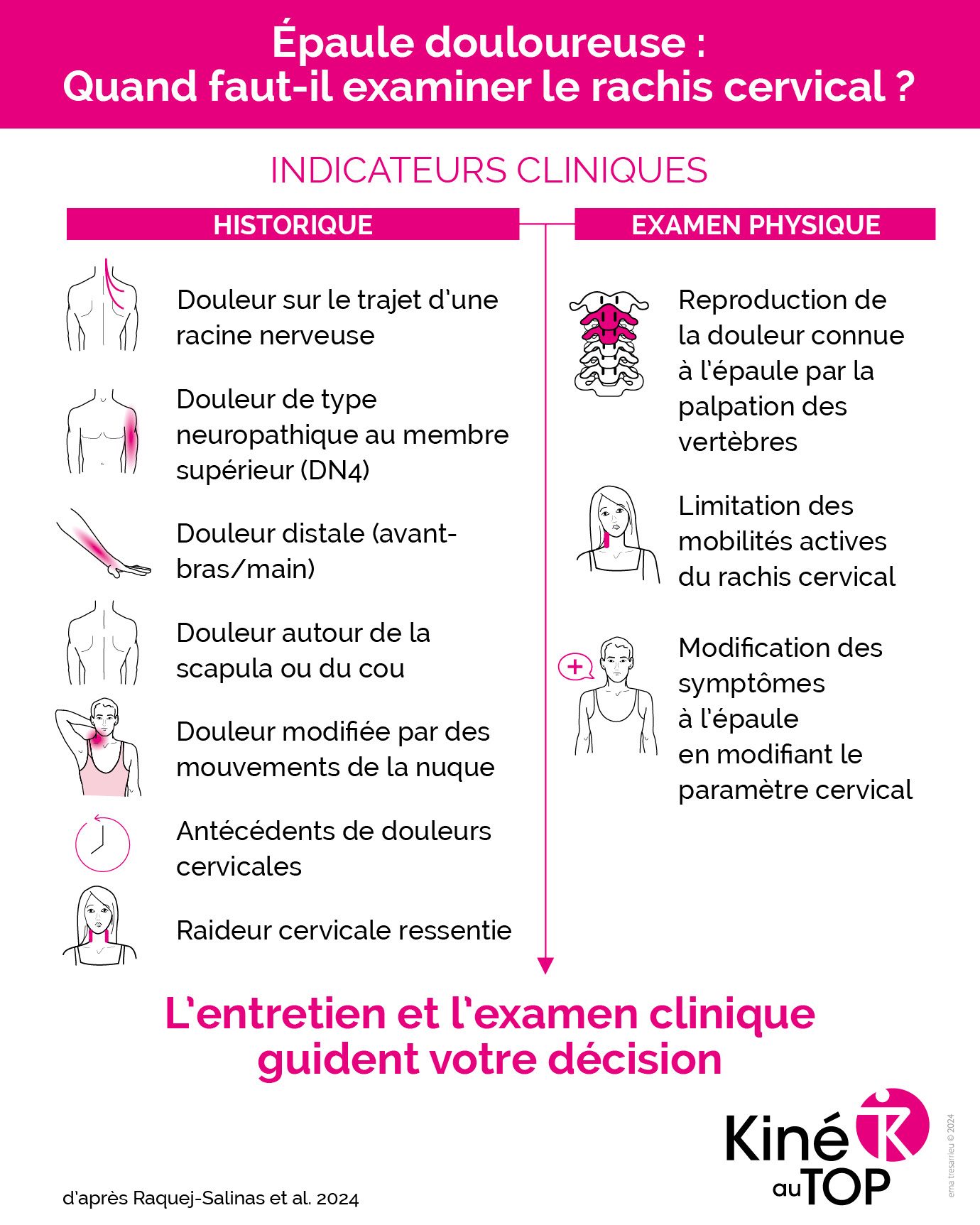
1. Quand est-il pertinent d’effectuer un examen du rachis cervical ?
La question de savoir quand s’intéresser au rachis cervical est au cœur de l’étude de Requejo-Salinas et al. Les experts s’accordent sur le fait qu’il ne semble pas justifié de procéder à un dépistage systématique de la participation du rachis cervical dans les symptômes des patients qui consultent pour des douleurs à l’épaule. Le choix de cette évaluation doit être guidé par des indices précis provenant de l’entretien clinique avec le patient.
Il s’agit par exemple d’une localisation des symptômes autour de la scapula, dans le membre supérieur (surtout distalement), le long d’un trajet nerveux ou lors de douleurs vertébrales associées.
En plus de la localisation, d’autres indices sont notables, tels que des antécédents de douleurs cervicales, des symptômes neuropathiques dans le bras (NDLR questionnaire DN4), ou des douleurs modifiées selon les mouvements du cou.
Tous ces éléments peuvent suggérer une implication des cervicales dans les douleurs d’épaule et justifier un examen plus approfondi.
Cependant, les experts insistent sur le fait que ces signes ne suffisent pas à eux seuls pour établir un diagnostic. Ils recommandent donc une évaluation plus ciblée, tenant compte des spécificités de chaque cas et de l’ensemble des symptômes.
La question de l’imagerie a également atteint un consensus, sur 2 points clés (sans préciser le type d’imagerie : radios simples, IRM, scanner) :

2. Les tests cliniques : outils essentiels mais à utiliser avec prudence

L’un des points saillants de l’étude concerne les tests cliniques utilisés pour évaluer l’implication des cervicales dans les douleurs d’épaule.
Parmi les tests mentionnés, le test de Spurling est cité comme un moyen utile de screener une névralgie d’origine cervicale, notamment lorsque le patient présente des symptômes de compression nerveuse.
D’autres tests, tels que la palpation de certaines structures cervicales, peuvent aider à identifier des douleurs référées à l’épaule. Lorsque cette palpation déclenche des symptômes dans l’épaule ou distalement, elle peut indiquer une origine vertébrale des douleurs, bien que cette preuve soit insuffisante à elle seule pour un diagnostic définitif.
Il en va de même pour des manques de mobilité cervicale ou une reproduction des douleurs d’épaule lors de mouvements cervicaux, qu’il faut interpréter comme étant soit la cause de la douleur, soit un potentiel modificateur de symptômes.
D’autres tests, tels que les tests de tension neurodynamique ou l’arm squeeze test n’ont pas atteint de consensus dans cette étude.
Les tests physiques sont donc précieux, mais doivent être majoritairement considérés dans un contexte plus large, en fonction de l’entretien et de l’examen physique complet du patient.
3. Vers une approche de dépistage plus nuancée et personnalisée
Les recommandations issues de cette étude appellent à une approche de l’examen du rachis plus personnalisée et sélective.
En effet, procéder à un dépistage systématique pourrait entraîner des diagnostics excessifs et des traitements inappropriés.
Les cliniciens sont ainsi encouragés à ne considérer le rachis cervical dans leur traitement uniquement lorsque des signes ou des symptômes spécifiques le justifient. Cela inclut notamment des antécédents de douleurs cervicales, des limitations de mouvement, ou des réponses positives à des tests ciblés, comme le test de Spurling ou les techniques de modification des symptômes appliquées au rachis cervical.
Cette approche vise à améliorer la précision du diagnostic et à optimiser le plan de traitement en limitant le dépistage aux patients pour lesquels les cervicales sont susceptibles de jouer un rôle causal ou contributif. L’objectif est de garantir des soins plus ciblés et adaptés, tout en évitant les interventions inutiles qui pourraient alourdir la prise en charge du patient et potentiellement créer un effet nocebo.
Pour en savoir plus :
Requejo-Salinas et al. Neck or Shoulder? Establishing Consensus for Spine Screening in Patients with Shoulder Pain: an International Modified Delphi Study. Phys Ter. 2024
Note au TOP de la rédaction
Les douleurs d’épaule font partie des plaintes les plus fréquentes dans le domaine musculo-squelettique, pourtant il n’existe aucun consensus sur l’examen clinique de l’épaule et notamment sur l’abord du rachis cervical chez les patientes et patients qui se plaignent de douleurs dans cette région.
Bien que cela puisse paraître évident, ce papier vient rappeler la nécessité d’une prise en charge de plus en plus centrée sur le patient, qui passe donc par une anamnèse approfondie, un examen clinique et un raisonnement clinique qui doivent nous apporter des informations utiles et qui ont une incidence sur la suite du traitement.
Savoir quand il est nécessaire de s’intéresser au rachis cervical lors de douleurs d’épaule répond à 2 grandes nécessités :
Bien des patients pourraient présenter une palpation douloureuse de la colonne cervicale, nous signifiant l’existence de signes à l’imagerie, ou même pourraient ressentir une modification de leurs symptômes depuis les cervicales, sans pour autant que cela soit la source de leur plainte actuelle.
Il est crucial d’identifier quels tests sont efficaces, mais surtout quand ils seront intéressants à prendre en considération, en concordance avec l’anamnèse et le raisonnement clinique général.
Cet article ne relève pas de consensus autour de l’utilisation des tests de mise en tension neurodynamique. A notre sens et dans notre expérience, s’ils reproduisent les symptômes connus du patient, et que la différenciation structurelle revient positive, il paraît fort probable qu’il y ait une implication du système nerveux, totale ou partielle, dans les plaintes du patient.

Peut-être que les cliniciens de l’étude ne réalisent pas ces tests de façon systématique mais seulement lorsque l’anamnèse semble pertinente, auquel cas les symptômes neuropathiques dans le bras sont effectivement repris dans le papier.
Ce papier vise donc, à notre sens, à donner une base solide sur laquelle s’appuyer lors de l’examen clinique sur l’implication du rachis cervical dans les douleurs d’épaule de nos patients, tout en laissant une marge de manoeuvre pour l’enrichir d’un examen neurologique périphérique plus complet et standardisé si besoin.